Zapalenie powięzi podeszwy to dolegliwość, która potrafi skutecznie uprzykrzyć codzienne funkcjonowanie, sprawiając ból przy każdym kroku. W tym artykule, jako Wiktor Król, ekspert z doświadczeniem, przeprowadzę Cię przez świat farmakologicznych opcji leczenia, wyjaśniając, które leki mogą przynieść ulgę, jak działają i kiedy warto po nie sięgnąć, abyś mógł świadomie zarządzać swoim bólem i przyspieszyć powrót do pełnej sprawności.
Leki na zapalenie powięzi podeszwy: kompleksowy przewodnik po dostępnych opcjach i ich roli w terapii
- Niesteroidowe leki przeciwzapalne (NLPZ) w formie doustnej i miejscowej stanowią podstawę leczenia objawowego.
- Wiele preparatów miejscowych (maści, żele) oraz doustnych jest dostępnych bez recepty, jednak silniejsze dawki wymagają konsultacji z lekarzem.
- Iniekcje (kortykosteroidy, osocze bogatopłytkowe PRP) są rozważane w przypadkach, gdy leczenie zachowawcze nie przynosi efektów, z uwzględnieniem potencjalnych ryzyk lub jako nowoczesna metoda.
- Farmakoterapia jest leczeniem objawowym kluczowe jest łączenie jej z fizjoterapią, odciążeniem stopy i odpowiednim obuwiem.
- Leki łagodzą ból i stan zapalny, co umożliwia skuteczne wdrożenie rehabilitacji, która adresuje przyczynę problemu.
Zrozumieć wroga: czym jest stan zapalny powięzi podeszwy?
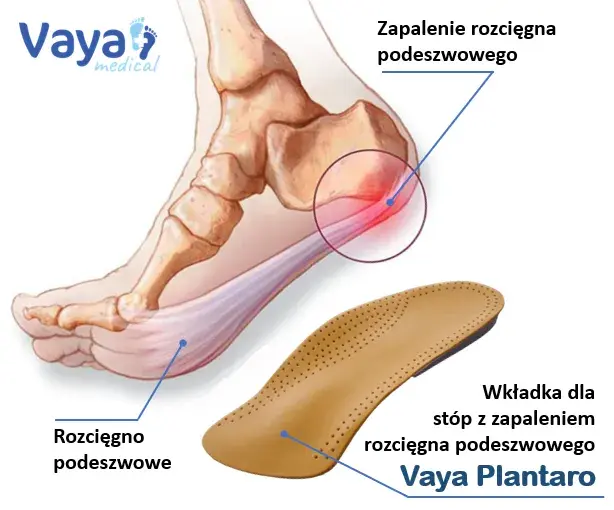
Zapalenie powięzi podeszwy, często nazywane ostrogą piętową, to jedna z najczęstszych przyczyn bólu pięty, z którą spotykam się w swojej praktyce. Problem ten dotyczy grubej, włóknistej tkanki powięzi podeszwy która biegnie wzdłuż podeszwy stopy, łącząc piętę z palcami. Jej głównym zadaniem jest wspieranie łuku stopy i amortyzowanie wstrząsów. Kiedy na powięź działają nadmierne lub powtarzające się obciążenia, szczególnie w miejscu jej przyczepu do kości piętowej, dochodzi do mikrourazów, a w konsekwencji do stanu zapalnego i silnego bólu. Ból ten jest zazwyczaj najbardziej intensywny rano, po przebudzeniu, lub po dłuższym okresie odpoczynku, a także po intensywnym wysiłku.
Leczenie objawowe a przyczynowe klucz do trwałego pozbycia się bólu
Zrozumienie różnicy między leczeniem objawowym a przyczynowym jest absolutnie kluczowe w kontekście zapalenia powięzi podeszwy. Leki, o których będziemy mówić, należą do kategorii leczenia objawowego. Oznacza to, że ich głównym celem jest złagodzenie bólu i zmniejszenie stanu zapalnego. Niestety, same leki nie są w stanie wyeliminować pierwotnej przyczyny problemu, jaką jest przeciążenie powięzi. Leczenie przyczynowe skupia się na usunięciu źródła problemu, czyli na przykład na poprawie biomechaniki stopy, wzmocnieniu mięśni, rozciągnięciu powięzi i ścięgna Achillesa. Moim zdaniem, bez podjęcia działań przyczynowych, ból będzie nawracał, a leki będą jedynie chwilowym rozwiązaniem.Kiedy sięgnąć po leki, a kiedy skupić się na rehabilitacji?
Często spotykam się z pytaniem, czy leki to zawsze dobry pomysł. Uważam, że stosowanie leków jest w pełni uzasadnione, gdy ból jest na tyle silny, że uniemożliwia normalne funkcjonowanie i utrudnia, a wręcz uniemożliwia, rozpoczęcie lub kontynuowanie fizjoterapii. Moim celem jest zawsze jak najszybsze złagodzenie cierpienia pacjenta. Leki przeciwbólowe i przeciwzapalne pozwalają na zmniejszenie dolegliwości, co z kolei otwiera drogę do skutecznego wdrożenia ćwiczeń rozciągających, terapii manualnej czy innych metod leczenia przyczynowego. Pamiętaj, że leki to sprzymierzeńcy w walce z bólem, ale nie jedyne rozwiązanie.
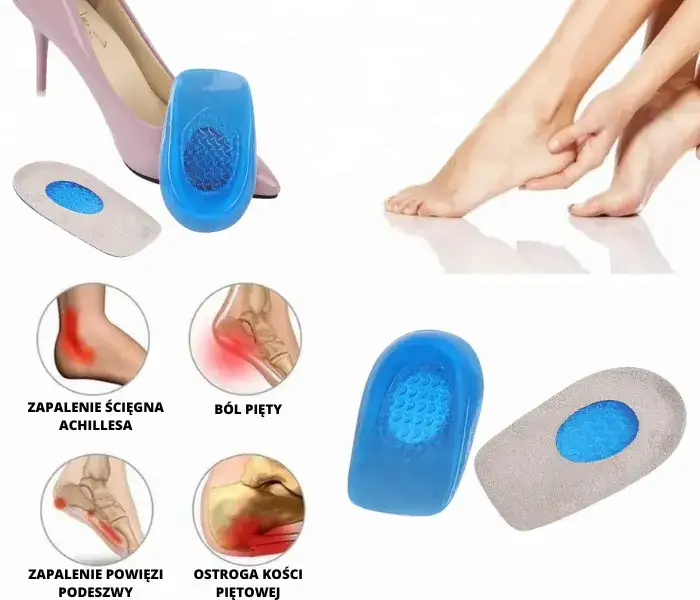
Szybka ulga bez recepty: maści i żele na ból pięty
Jak działają miejscowe leki przeciwzapalne (NLPZ)?
Miejscowe niesteroidowe leki przeciwzapalne (NLPZ) w formie maści i żeli to często pierwszy wybór w przypadku bólu pięty. Ich mechanizm działania jest prosty, ale skuteczny: zawierają substancje czynne, które po wmasowaniu w skórę wnikają bezpośrednio w bolące miejsce, hamując enzymy odpowiedzialne za powstawanie stanu zapalnego i bólu. Dzięki temu działają tam, gdzie są najbardziej potrzebne. Wielką zaletą preparatów miejscowych jest ich profil bezpieczeństwa w porównaniu do doustnych NLPZ, ryzyko ogólnoustrojowych działań niepożądanych, takich jak podrażnienie żołądka, jest znacznie mniejsze.
Przegląd substancji czynnych: diklofenak, ibuprofen, naproksen co wybrać?
- Diklofenak: Jest to jedna z najczęściej stosowanych substancji w miejscowych NLPZ. Charakteryzuje się silnym działaniem przeciwzapalnym i przeciwbólowym. Przykładowe preparaty dostępne bez recepty to Voltaren Max, Diclac Lipogel.
- Naproksen: Podobnie jak diklofenak, naproksen skutecznie redukuje ból i stan zapalny. Często wybierany ze względu na długi czas działania. Na rynku znajdziesz preparaty takie jak Naproxen Emo.
- Ibuprofen: Dobrze znany i powszechnie stosowany, ibuprofen w formie żelu również przynosi ulgę w bólu pięty. Jest dostępny w wielu preparatach, np. Dolgit żel.
- Ketoprofen: Kolejny skuteczny NLPZ, który działa przeciwbólowo i przeciwzapalnie. Przykładem jest Opokan-keto.
- Inne preparaty: Warto również wspomnieć o maściach zawierających wyciągi roślinne, np. arnikę, które mogą wspomagać leczenie, choć ich działanie jest zazwyczaj łagodniejsze. Przykładem może być Traumon.
Prawidłowa aplikacja: jak i jak często smarować bolącą piętę, by zmaksymalizować efekt?
Aby maść lub żel zadziałały jak najlepiej, kluczowa jest prawidłowa aplikacja. Zawsze zalecam, aby delikatnie wmasować niewielką ilość preparatu w bolące miejsce na pięcie aż do całkowitego wchłonięcia. Nie wcieraj zbyt mocno, aby nie podrażnić skóry. Zazwyczaj preparaty te stosuje się 2-3 razy dziennie. Pamiętaj, aby po aplikacji dokładnie umyć ręce. Regularność jest tutaj kluczowa tylko konsekwentne stosowanie przyniesie oczekiwane rezultaty.
Czy plastry lecznicze to skuteczna alternatywa dla żelu?
Tak, plastry lecznicze to moim zdaniem bardzo wygodna i skuteczna alternatywa dla żeli i maści. Zawierają te same substancje czynne, takie jak diklofenak, i uwalniają je stopniowo przez dłuższy czas. Ich zaletą jest przede wszystkim łatwość aplikacji i długotrwałe działanie, co eliminuje potrzebę częstego smarowania. Są szczególnie przydatne, gdy potrzebujesz ulgi na cały dzień lub noc, a także w sytuacjach, gdy nie masz możliwości regularnego aplikowania żelu.
Gdy ból pięty nie odpuszcza: doustne leki przeciwzapalne
Kiedy maść już nie wystarcza? Wskazania do terapii doustnej
Jeśli pomimo regularnego stosowania maści i żeli ból pięty nadal jest intensywny i znacząco utrudnia codzienne funkcjonowanie, jest to sygnał, że warto rozważyć włączenie doustnych niesteroidowych leków przeciwzapalnych (NLPZ). Moim zdaniem, terapia doustna jest uzasadniona, gdy miejscowe preparaty nie przynoszą wystarczającej ulgi, a stan zapalny i ból są na tyle silne, że uniemożliwiają podjęcie skutecznej fizjoterapii. Pamiętaj jednak, że zawsze warto skonsultować taką decyzję z lekarzem lub farmaceutą, zwłaszcza jeśli masz inne schorzenia.
Leki dostępne bez recepty a te przepisane przez lekarza jakie są różnice w mocy i dawkowaniu?
Doustne NLPZ są dostępne zarówno bez recepty, jak i na receptę, a różnica tkwi głównie w dawkowaniu i mocy substancji czynnej. Poniżej przedstawiam przegląd najpopularniejszych:
| Substancja czynna | Dostępność i Dawkowanie (OTC vs. Recepta) |
|---|---|
| Ibuprofen |
OTC: Zazwyczaj dawki 200 mg lub 400 mg. Stosowany doraźnie, maksymalnie kilka dni. Recepta: Dawki do 600 mg, a nawet 800 mg, stosowane pod kontrolą lekarza, często przez 10-14 dni. |
| Naproksen |
OTC: Dawki 200 mg lub 250 mg. Działa dłużej niż ibuprofen. Recepta: Dawki do 500 mg, stosowane w dłuższych cyklach, pod nadzorem lekarza. |
| Diklofenak |
OTC: Dawki 25 mg. Recepta: Dawki 50 mg, 75 mg, 100 mg. Silniejsze działanie przeciwzapalne, często stosowany w ostrych stanach. |
| Ketoprofen |
OTC: Dawki 50 mg. Recepta: Dawki 100 mg, 150 mg. Również silny NLPZ, często stosowany w bólach o umiarkowanym i dużym nasileniu. |
Ważne jest, aby pamiętać, że terapia doustna NLPZ powinna być zazwyczaj krótkotrwała, trwająca od 10 do 14 dni. Dłuższe stosowanie zwiększa ryzyko wystąpienia działań niepożądanych.
Bezpieczeństwo przede wszystkim: jak chronić żołądek i unikać skutków ubocznych?
- Zawsze przyjmuj leki z jedzeniem: NLPZ mogą podrażniać błonę śluzową żołądka. Przyjmowanie ich po posiłku znacząco zmniejsza to ryzyko.
- Pij dużo wody: Odpowiednie nawodnienie organizmu jest ważne, a w przypadku przyjmowania leków pomaga w ich metabolizmie i wydalaniu.
- Nie przekraczaj zalecanych dawek: Większa dawka nie oznacza szybszej ulgi, a jedynie większe ryzyko działań niepożądanych. Zawsze przestrzegaj zaleceń lekarza lub informacji z ulotki.
- Obserwuj swój organizm: Jeśli zauważysz jakiekolwiek niepokojące objawy, takie jak ból brzucha, nudności, zgaga, czarne stolce, natychmiast skonsultuj się z lekarzem.
- Leki osłonowe: W przypadku dłuższego stosowania NLPZ, zwłaszcza u osób starszych lub z chorobami przewodu pokarmowego, lekarz może zalecić leki osłonowe, takie jak inhibitory pompy protonowej (np. omeprazol, pantoprazol), które chronią żołądek.
Jak długo można bezpiecznie przyjmować doustne NLPZ?
Jak już wspomniałem, doustne NLPZ powinny być stosowane krótkotrwale, zazwyczaj nie dłużej niż 10-14 dni. Dłuższe przyjmowanie, zwłaszcza bez nadzoru lekarza, znacząco zwiększa ryzyko poważnych działań niepożądanych, w tym problemów żołądkowo-jelitowych, sercowo-naczyniowych czy nerkowych. Jeśli po tym czasie ból nadal się utrzymuje, koniecznie skonsultuj się z lekarzem, aby ocenić dalsze kroki leczenia i ewentualnie zmodyfikować terapię.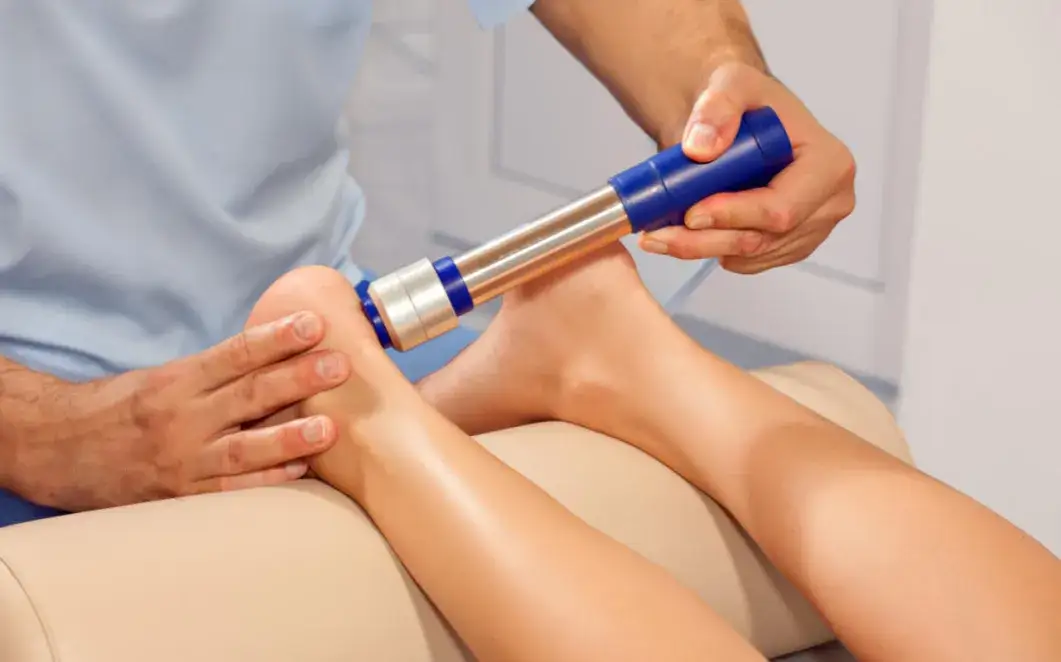
Leczenie "ostatniej szansy": iniekcje i zastrzyki u ortopedy
Czym jest "blokada sterydowa" i kiedy ortopeda może ją zaproponować?
Iniekcje, potocznie nazywane "blokadami sterydowymi", to jedna z metod, którą ortopeda może zaproponować w przypadku, gdy inne, mniej inwazyjne metody leczenia zachowawczego takie jak fizjoterapia, leki doustne i miejscowe, czy modyfikacja aktywności nie przyniosły oczekiwanych rezultatów. "Blokada sterydowa" polega na wstrzyknięciu silnego leku przeciwzapalnego, czyli kortykosteroidu, bezpośrednio w okolicę przyczepu powięzi podeszwy do kości piętowej. Celem jest szybkie i intensywne zmniejszenie stanu zapalnego i bólu.
Kortykosteroidy szybka ulga obarczona ryzykiem. Co musisz wiedzieć?
- Szybka ulga w bólu: Główną zaletą iniekcji kortykosteroidów jest często bardzo szybkie i znaczące zmniejszenie bólu, co dla wielu pacjentów jest ogromną ulgą.
-
Potencjalne ryzyka: Niestety, stosowanie kortykosteroidów wiąże się z pewnymi ryzykami. Najważniejsze z nich to:
- Zanik poduszki tłuszczowej pięty: Wielokrotne iniekcje mogą prowadzić do osłabienia i zaniku naturalnej poduszki tłuszczowej, która amortyzuje piętę, co może skutkować przewlekłym bólem.
- Ryzyko zerwania rozcięgna: Choć rzadkie, istnieje ryzyko osłabienia i zerwania samej powięzi podeszwy.
- Infekcje: Jak przy każdej iniekcji, istnieje niewielkie ryzyko zakażenia.
- Zmiany skórne: Miejscowe odbarwienia skóry w miejscu iniekcji.
Dlatego też, moim zdaniem, iniekcje kortykosteroidów powinny być stosowane z rozwagą, niezbyt często (zazwyczaj nie więcej niż 2-3 razy w życiu w to samo miejsce) i tylko w ściśle określonych przypadkach, po wyczerpaniu innych opcji.
Osocze bogatopłytkowe (PRP) jako nowoczesna metoda wspierająca regenerację czy to opcja dla Ciebie?
Osocze bogatopłytkowe (PRP) to nowocześniejsza metoda leczenia, która zyskuje na popularności w ortopedii. Polega ona na pobraniu niewielkiej ilości krwi od pacjenta, a następnie odwirowaniu jej w specjalnej wirówce w celu wyizolowania osocza bogatego w płytki krwi. Płytki te zawierają liczne czynniki wzrostu, które odgrywają kluczową rolę w procesach gojenia i regeneracji tkanek. Tak przygotowany preparat jest następnie wstrzykiwany w bolące miejsce na pięcie. PRP jest rozważane w przewlekłych, opornych na leczenie stanach zapalenia powięzi podeszwy, gdy celem jest nie tylko złagodzenie bólu, ale również stymulacja naturalnych procesów naprawczych tkanki.
Jak wygląda zabieg i czego spodziewać się bezpośrednio po nim?
Zabieg iniekcji, zarówno sterydowej, jak i PRP, zazwyczaj rozpoczyna się od miejscowego znieczulenia skóry, co minimalizuje dyskomfort. Następnie, pod kontrolą USG (co jest standardem w mojej praktyce, aby precyzyjnie trafić w miejsce zmienione chorobowo), lekarz wykonuje zastrzyk. Bezpośrednio po zabiegu pacjent może odczuwać niewielki ból lub dyskomfort w miejscu iniekcji, który zazwyczaj ustępuje w ciągu kilku dni. Po zastrzyku sterydowym ulga może pojawić się szybko, natomiast po PRP efekty są widoczne stopniowo, w miarę postępu procesów regeneracyjnych. Zazwyczaj zalecam unikanie intensywnej aktywności fizycznej przez kilka dni po zabiegu, aby dać tkankom czas na regenerację.

Leki to nie wszystko: kompleksowe podejście do leczenia zapalenia powięzi
Kluczowa rola fizjoterapii: jak ćwiczenia i terapia manualna leczą przyczynę problemu
Chcę to podkreślić z całą mocą: leki są tylko częścią rozwiązania. Prawdziwym kluczem do trwałego pozbycia się bólu i wyleczenia zapalenia powięzi podeszwy jest fizjoterapia. To właśnie ona adresuje przyczynę problemu. Indywidualnie dobrane ćwiczenia rozciągające powięź podeszwową i ścięgno Achillesa, wzmacniające mięśnie stopy i łydki, są absolutnie fundamentalne. Terapia manualna, w tym techniki mobilizacji tkanek miękkich, oraz nowoczesne metody, takie jak terapia falą uderzeniową, znacząco przyspieszają proces gojenia i zmniejszają ból. Bez regularnej i konsekwentnej fizjoterapii, leki przyniosą jedynie chwilową ulgę.
Wkładki ortopedyczne i odpowiednie obuwie Twoi sprzymierzeńcy w walce z bólem
Odciążenie stopy to kolejny, niezwykle ważny element terapii. Używanie odpowiedniego obuwia, które zapewnia dobrą amortyzację i wsparcie dla łuku stopy, jest absolutną podstawą. Unikaj chodzenia boso po twardych powierzchniach, zwłaszcza rano. Często zalecam również stosowanie indywidualnie dopasowanych wkładek ortopedycznych. Wkładki te korygują ustawienie stopy, rozkładają naciski i odciążają bolącą powięź, co znacząco wspomaga proces leczenia i zapobiega nawrotom. To proste, ale bardzo skuteczne narzędzie, które każdy powinien rozważyć.
Domowe sposoby, które wspomogą działanie leków: rolowanie i okłady z lodu
- Rolowanie stopy: Regularne rolowanie stopy, na przykład za pomocą twardej piłeczki tenisowej, golfowej lub specjalnego rollera, to doskonały sposób na rozluźnienie powięzi podeszwy. Wykonuj to ćwiczenie kilka razy dziennie, delikatnie naciskając na bolące miejsca.
- Okłady z lodu: Lód to Twój sprzymierzeniec w walce ze stanem zapalnym i bólem. Stosuj zimne okłady (np. woreczek z lodem owinięty w cienki ręcznik) na bolącą piętę przez 15-20 minut, 2-3 razy dziennie, zwłaszcza po aktywności fizycznej. Pomoże to zmniejszyć obrzęk i złagodzić ból.
Mądre korzystanie z leków: klucz do wyleczenia zapalenia powięzi
Kiedy konieczna jest wizyta u lekarza ortopedy?
- Brak poprawy po kilku dniach stosowania leków bez recepty i domowych sposobów.
- Nasilający się ból, który uniemożliwia normalne funkcjonowanie.
- Podejrzenie, że ból pięty może mieć inną przyczynę niż zapalenie powięzi podeszwy.
- Rozważanie iniekcji lub innych zaawansowanych metod leczenia.
- Wystąpienie silnych działań niepożądanych po lekach.
Przeczytaj również: Niedoczynność tarczycy: Leki, dawkowanie, interakcje co musisz wiedzieć?
Tworzenie kompleksowego planu leczenia: leki, ćwiczenia, odciążenie
Podsumowując, leczenie zapalenia powięzi podeszwy wymaga holistycznego i kompleksowego podejścia. Leki, zarówno miejscowe, jak i doustne, są niezwykle cennym narzędziem do szybkiego złagodzenia bólu i stanu zapalnego, co moim zdaniem jest kluczowe, aby umożliwić pacjentowi powrót do aktywności i rozpoczęcie rehabilitacji. Jednak prawdziwe wyleczenie i zapobieganie nawrotom opiera się na łączeniu farmakoterapii z regularną fizjoterapią, odpowiednim odciążeniem stopy (obuwie, wkładki) oraz modyfikacją aktywności fizycznej. Pamiętaj, aby zawsze konsultować plan leczenia z lekarzem lub fizjoterapeutą, aby był on dopasowany do Twoich indywidualnych potrzeb i stanu zdrowia.